- La detección precoz, cuando el tumor no está extendido ni ha evolucionado, hace que el porcentaje de curación se eleve casi al 90%.
- Las mujeres con factores de riesgo deben realizarse una mamografía y un examen clínico anual a partir de los 40 años.
- Las mujeres que no tienen factores de riesgo conocidos recientes deben realizarse una mamografía cada dos años, a partir de los 40 años, y anualmente, a partir de los 50 años.
- La mamografía realizada a intervalos de 1 a 2 años, reduce las muertes por esta enfermedad de un 25% a un 35% en las mujeres de 50 años o más que no presentan síntomas.
- La tasa de curación en España ronda el 60%.
¿DE QUÉ VA ESTE BLOG?
Abordaré temas como la prevención del cáncer de mama: mamografías y autoexploración; tratamientos como cirugía, quimioterapia o radioterapia; factores que aumentan las posibilidades de padecer esta enfermedad y también medidas que podemos adoptar en nuestros hábitos diarios para intentar reducirlas a cero.
Para llegar a comprender las patologías que afectan a la mama debemos tener unos conceptos previos sobre Histología, Anatomía Patológica y Citología.
Otra cuestión muy importante es entender realmente el concepto de cáncer (término, por desgracia, tan utilizado en la sociedad actual) para saber a que nos enfrentamos.
Muchas gracias por visitar mi blog, espero que la información aquí expuesta os sea de gran ayuda. Un saludo.
Archivo del blog
DATOS A TENER EN CUENTA
¿EXISTE EL CÁNCER DE MAMA EN EL HOMBRE?
Los síntomas son similares a los que presenta la mujer, y el pronóstico y tratamiento es el mismo. El problema que se observa es que se detecta un poco más tarde pues, al darse en pocos hombres, se piensa en otros diagnósticos antes que en un cáncer de mama.

¿QUÉ ME DICES?
CURIOSIDAD
desarrollo desmesurado desde el punto de vista morfológico y funcional de glándulas sudoríparas modificadas de la piel, adaptadas para la producción de leche, un tipo de secreción de valor nutricional alto, adecuadamente adaptado a las necesidades de los recién nacidos y única fuente de alimentos durante los primeros meses de vida.

CONCEPTOS PREVIOS
Ciencia que estudia los fundamentos técnicos y el proceso de manipulación de los tejidos de los seres vivos para su análisis. Las herramientas básicas para el estudio de los tejidos son el microscopio y las preparaciones utilizadas para poder observar dicho tejido.
CONCEPTO DE ANATOMIA PATOLÓGICA Y CITOLOGÍA.
Ciencia que estudia las alteraciones en células y tejidos. El material anatomopatológico a estudio procede de muestras de seres vivos enfermos con la finalidad de dar un diagnóstico clínico o de estudiar la causa de la enfermedad. El material histológico se puede obtener del individuo enfermo como biopsia, es decir, extracción de una pequeña porción de tejido vivo (histología) o como células descamadas (citología).
CONCEPTO DE PREPARACIÓN HISTOLÓGICA.
Consiste en una muestra de tejido dispuesta para se observación microscópica. Generalmente es una muestra de pequeño calibre de 3 a 4 micras que se adhiere a un portaobjetos y se cubre. Para la realización de preparaciones histológicas es necesaria la técnica del procesado histológico con el fin de obtener una visión del tejido a microscopía óptica (la más utilizada).

¿QUÉ SIGNIFICA HISTOLOGÍA?
Estudio del tejido animal. Diferenciamos histología general, el estudio de los tejidos, e histología especial, estudio de la estructura microscópica de los órganos.
¿QUÉ SE ENTIENDE POR TEJIDO?
Es una agrupación de células morfológicamente iguales y con un trabajo común. Dos o más tejidos forman unidades funcionales mayores, los órganos, que por su funcionalidad se agrupan y forman aparatos y sistemas, cuya unión da lugar al individuo.

TIPOS DE TEJIDOS. Hay 4 tipos de tejidos básicos.

1. TEJIDO EPITELIAL:
Las células epiteliales se encuentran formando láminas de células estrechamente unidas, denominadas epitelios.
Los epitelios cubren toda la superficie corporal y tapizan el interior de las cavidades y tubos del organismo, además de secretar sustancias muy variadas.
Todos los epitelios están constituidos por una o más capas de células. Las células epiteliales están íntimamente unidas por especializaciones de su membrana.
Siempre están sostenidos por una membrana basal o lámina basal de grosor variable, que separan (y relacionan) el tejido conectivo subyacente.
Atendiendo a la función que realizan de manera principal, los epitelios se clasifican en dos tipos:
- Epitelios de revestimiento.
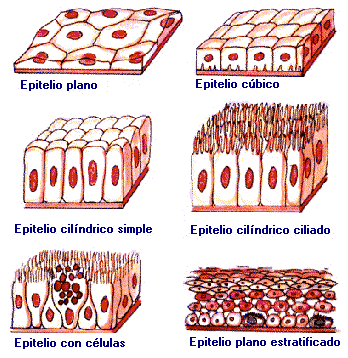

- Epitelios glandulares o glándulas. Están formados por células glandulares, que son células secretoras de naturaleza epitelial. Una célula secretora es aquella que sintetiza y expulsa al exterior moléculas que no utiliza en provecho propio. En la mayoría de los casos, las células glandulares se agrupan y forman los epitelios glandulares, de tamaño variable, bien individualizados, llamados glándulas. Las glándulas pueden constituir órganos identificables a escala macroscópica (glándula mamaria, parótida, tiroides, etc.) o visibles sólo a escala microscópica, incrustados en las paredes de vísceras huecas (glándulas esofágicas, intestinales, traqueales, endometriales).

2. TEJIDO CONECTIVO:
Se denomina tejido conectivo a un tipo básico de tejido de origen mesodérmico que proporciona soporte metabólico y estructural a otros tejidos y órganos del cuerpo.
Los tejidos conectivos constituyen una familia de tejidos que se caracterizan porque sus células están inmersas en un abundante material intercelular, llamado matriz extracelular.
Los tejidos conectivos son:
- tejido conjuntivo: laxo y denso
- tejido cartilaginoso
- tejido óseo
- tejido adiposo
- tejido hematopoyético (sangre)

Sus funciones son:
- Unir, envolver y reforzar los demás tejidos.
- Transportar vasos y nervios.
- Ayudar a regular la temperatura corporal.
- Intervenir en la autodefensa (reparación tisular y fagocitosis).
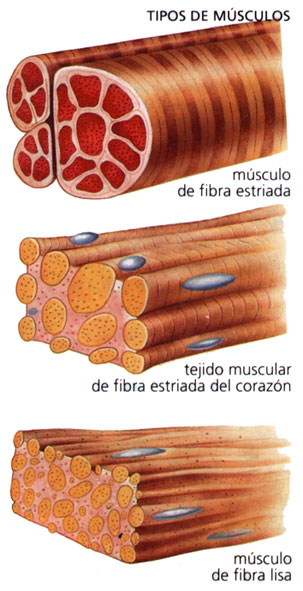
3. TEJIDO MUSCULAR:
El tejido muscular es el responsable de los movimientos corporales. Está constituido por células alargadas, las células musculares, fibras musculares o miocitos, caracterizadas por la presencia de gran cantidad de filamentos citoplasmáticos específicos.
De acuerdo con sus características morfológicas y funcionales se pueden diferenciar tres tipos de tejido muscular: el músculo liso, el músculo estriado esquelético y el músculo cardíaco.

4. TEJIDO NERVIOSO:
El tejido nervioso es el que forma los órganos del sistema nervioso. Está constituido por los cuerpos de las células nerviosas (neuronas) y sus prolongaciones, y por la neuroglía (células gliales ).


TRASTORNOS DEL PATRÓN DE CRECIMIENTO CELULAR.
El patrón normal de crecimiento celular en un órgano depende de factores inherentes a las células así como de factores extrínsecos de entorno. Las células no son elementos estáticos sino que funcionalmente y morfológicamente se adaptan a los estímulos, cambios ambientales y a todo tipo de agresiones. La adaptación puede significar un cambio en el tamaño, en su diferenciación o en su velocidad de división.
La consecuencia de esta respuesta adaptativa en un órgano puede ser la alteración de su estructura y, por lo tanto, de su función, haciéndose más aptas para vivir en un entorno anormal.
El cambio del patrón del crecimiento celular es una respuesta adaptativa ante la enfermedad. Este cambio puede ser:
- Crecimiento positivo por el aumento de la actividad celular: hipertrofia e hiperplasia. Un hecho característico en la hipertrofia y la hiperplasia es que una vez que cesa la actuación del estímulo causante, las alteraciones del crecimiento se detienen y el tejido vuele a la normalidad.
- Crecimiento negativo por la disminución de la actividad celular: atrofia.
- Crecimiento alterado o alteración de la morfología celular: metaplasia, displasia y neoplasia.
A continuación se desarrollan todos los cambios en el patrón del crecimiento celular:
HIPERTROFIA
Es un aumento del tamaño de las células existentes en un órgano o tejido acompañado del aumento de su capacidad funcional.
Puede ser una hipertrofia fisiológica normal por ejemplo en los atletas sus fibras musculares esqueléticas aumentan de tamaño en respuesta al ejercicio y al incremento de las demandas metabólicas.

Por otra parte puede ser una hipertrofia patológica, por ejemplo la hipertrofia del miocardio (tejido muscular del corazón) por sobrecarga funcional debida a valvulopatías,etc.
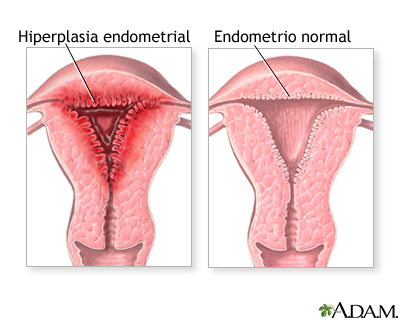
HIPERPLASIA
Es el aumento del número de células de un tejido u órgano como consecuencia del incremento de la división celular.
Se produce una hiperplasia fisiológica como consecuencia del aumento de la secreción de cualquier hormona, por ejemplo la hiperplasia de las glándulas endometriales como consecuencia del influjo de la progesterona.
La hiperplasia patológica por ejemplo se puede producir por en el endometrio debido a una disregulación hormonal de estrógenos y progesterona, frecuentemente aparece en la menopausia.
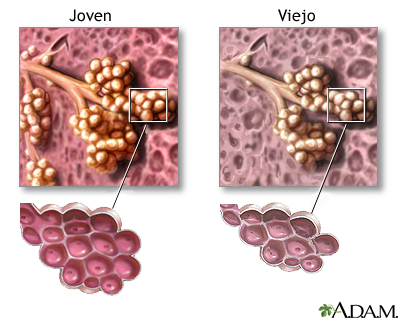
ATROFIA
Consiste en la reducción del tamaño o del número de células de un órgano o tejido.
Se produce una atrofia fisiológica cuando hay una disminución de la demanda funcional, por ejemplo el timo que se atrofia durante la adolescencia.
La atrofia patológica es también debida a una reducción de la demanda funcional, hormonal, nutricional o nerviosa. Por ejemplo atrofia de los músculos del miembro inferior por desuso como consecuencia de una pierna escayolada.

METAPLASIA
Es la transformación patológica de células adultas, maduras, en otras distintas, también maduras y estables, pero mejor adaptadas para resistir la presión ambiental. Las causas de la metaplasia son múltiples, pero todas producen una irritación crónica en el tejido.
Por ejemplo se produce metaplasia escamosa en el epitelio bronquial por el consumo de tabaco. También el roce de un DIU sobre la mucosa uterina provoca la metaplasia de ésta.
DISPLASIA
Es una alteración del crecimiento y la diferenciación de un tejido, casi siempre tejido epitelial y debido a una irritación crónica con una base de predisposición genética.
Las células de los tejidos displásicos se caracterizan por un aumento del núcleo (mayor contenido en ADN) en comparación con el citoplasma, se produce un aumento del número de mitosis. Las células displásicas son reversibles, volviendo a su patrón normal de crecimiento una vez que ha cesado el estímulo que desencadenó la displasia.
Los casos más frecuentes de displasia se producen en el tejido epitelial: en el cuello del útero, piel expuesta al sol y mucosa gástrica y cólica por inflamación crónica de larga evolución.

NEOPLASIA
Tres propiedades definitorias caracterizan a la neoplasia:
- es una masa anormal.
- presenta un crecimiento excesivo, persistente e incordiando.
- tiene autonomía.
A diferencia de otras respuestas adaptativas reversibles, ciertos estímulos producen un cambio en el ADN celular originando así una alteración permanente en el patrón de crecimiento celular normal y que además, la alteración se transmite a las nuevas generaciones de células de la neoplasia (oncogenes: fragmentos de ADN encargados de controlar el crecimiento celular pero que en estas células están alterados).
Las células alteradas o neoplásicas no responden normalmente a las señales que controlan el crecimiento celular y proliferan excesivamente, de un modo irregular hasta formar un “bulto”, tumor o masa tisular denominada neoplasia (literalmente, neoformación o “nuevo crecimiento”).
La palabra tumor designa una masa de células neoplásicas. El término cáncer (cangrejo en latín: estos tumores invaden los tejidos vecinos mediante prolongaciones semejantes a pinzas de un cangrejo) es sinónimo de tumor.
Los tumores actúan como verdaderos parásito, absorbiendo sustancias nutritivas de la sangre, creciendo con gran vitalidad a expensas de los tejidos normales y no realizando ningún trabajo útil para el organismo.

Se dividen en dos grandes grupos:
- Tumores benignos: sus bordes están bien definidos, sólo crecen localmente, expandiéndose, desplazando a los tejidos normales pero no invadiéndolos. Su crecimiento es lento y tras alcanzar un tamaño determinado, tienden a permanecer estacionarios. Normalmente, si no asientan en un punto vital o interfieren en un órgano importante, son bien tolerados y no alteran necesariamente el bienestar del paciente, ni acortan su vida.
Al ser masas circunscritas, bien delimitadas, generalmente rodeadas de una cápsula fibrosa, la extirpación local suele ser eficaz y no se sigue de recidivas (reaparición del tumor en el mismo sitio tras su extirpación). Por ejemplo fibromas uterinos.

- Tumores malignos: la mayoría crecen rápidamente. Su crecimiento es expansivo, pero también lo hace por infiltración e invasión de los tejidos vecinos. Los tumores malignos no están encapsulados y sus márgenes están mal definifidos. Tienden a producir metástasis en órganos distantes. La extirpación de un tumor maligno, a menos que sea absolutamente completa, se sigue de recidiva en el mismo lugar. Tienden a la necrosis (muerte celular) y a la ulceración.
Los tumores malignos se propagan mediante invasión local, que es frecuente en los tumores epiteliales que se infiltran a través de la membrana basal, para diseminarse por los tejidos conectivos subyacentes. Por ejemplo tumores de colon, melanomas.

O también se propagan mediante la formación de tumores secundarios, no conectados a la neoplasia original. Este proceso se denomina METÁSTASIS y es debida a la diseminación de células tumorales por los vasos linfáticos o el torrente circulatorio.
LA GLÁNDULA MAMARIA
Cada mama tiene exteriormente el aspecto de una eminencia carnosa de tamaño y turgencia variables, coronada por una estructura de pigmentación oscura en forma de disco con centro sobreelevado, recibiendo aquélla el nombre de areola (o areola) y éste el de pezón, donde se abren una cantidad variable de poros lactíferos (de doce a dieciocho) formando lo que se conoce como conjunto areola - pezón.
Histológicamente, la glándula mamaria consta de dos elementos fundamentales:
- Lóbulos mamarios. Cada glándula mamaria está formada por unas 15-20 unidades glandulares independientes llamadas lóbulos mamarios, cada uno de los cuales está formado por una glándula tubuloalveolar compuesta que sintetiza secreciones lácteas. Los lóbulos mamarios están dispuestos radialmente y colocados a diferentes profundidades alrededor del pezón.
- Conductos, conjunto de estructuras ramificadas, tubulares y huecas, cuyas luces confluyen progresivamente en canalículos más y más gruesos hasta terminar en uno de los doce a dieciocho conductos de mayor tamaño: conductos galactóforos. Los galactóforos son dilataciones ductales a modo de reservorios situados inmediatamente por detrás del pezón.
Este parénquima mamario (acinos glandulares y conductos) está envuelto en tejido conjuntivo y tejido adiposo (grasa), estos tejidos de sostén reciben el nombre de estroma. En este caso estroma mamario.


PATOLOGÍA MAMARIA
En la actualidad, varios programas nacionales de cribado usan técnicas radiológicas (mamografía y ecografía) para identificar las lesiones mamarias sospechosas, precoces incluyendo las calcificaciones anormales. Después se establece un diagnóstico de citológico (Anatomía Patológica y Citología) mediante biopsia-aspiración con aguja fina (PAAF) antes de decidir el tratamiento definitivo.
1. PROCESOS INFLAMATORIOS:
- MASTITIS BACTERIANA
Las infecciones de la mama son infrecuentes y ocurren sobre todo durante la lactancia. Los microorganismos entran en la mama a través de las grietas y fisuras del pezón y la areola. Sin tratamiento antibiótico precoz, la mastitis mamaria puede dar lugar al desarrollo de un absceso mamario.
 - NECROSIS GRASA
- NECROSIS GRASA
Es una lesión inflamatoria aguda que se debe a la necrosis (muerte celular) del tejido adiposo de la mama. Se observa en pacientes obesas. Ya sea por traumatismo o espontáneamente aparecen focos necróticos del tejido adiposo concluyentes que a menudo dan lugar a la formación de un nódulo firme, adherente a planos vecinos, incluso a la piel. Es un proceso poco frecuente.
2. TUMORES BENIGNOS:
Los tumores benignos están relacionados en su mayoría con factores genéticos. Los síntomas que producen son dolor e inflamación pero ni se diseminan al resto del organismo ni son peligrosos.
Incluyen un número de trastornos que pueden dar lugar a una masa palpable o a anomalías mamográficas. Estas condiciones pueden incluir alteraciones del estroma, de la arquitectura o del epitelio glandular.
- ENFERMEDAD FIBROQUÍSTICA O MASTOPATÍA FIBROQUÍSTICA
Es tan común que se considera una variante fisiológica normal. Se presenta frecuentemente entre los 25 y 45 años de edad. A pesar de todo, tiene una gran importancia clínica puesto que puede dar lugar a uno o varios nódulos de tamaño variable, muchas veces bilaterales (es decir, se puede dar en las dos mamas a la vez), desplazables y a veces dolorosos principalmente en el periodo menstrual (mastodinia). Se trata de un proceso principalmente hiperplásico y proliferativo. Se produce un aumento del componente conjuntivo y múltiples quistes de contenido seroso amarillento de 4 a 5 cm de diámetro. También es posible encontrar calcificaciones en estas lesiones.
La eliminación del líquido con una punción suele hacer desaparecer el dolor. La presencia de uno o más quistes no favorece la aparición de tumores malignos.
- QUISTES
Un quiste mamario consiste en una dilatación exagerada de un conducto galactóforo que se encapsula y se llena de líquido. En general en su interior se encuentra un líquido claro, acuoso o ligeramente pegajoso. Puede haber líquido láctico, semejante a leche aguada, o sustancias de transformación láctea, semejantes a queso. Otras veces si se produce hemorragia el contenido es una pasta achocolatada más o menos densa.

- FIBROADENOMA
Es el tumor benigno de mama más frecuente y se suele presentar en mujeres jóvenes. Clínicamente es un tumor duro, debido a su gran contenido en colágeno, indoloro, bien delimitado y móvil. Suelen ser únicos, pero en un 15% de los casos existen más de uno en la misma mama. Durante el embarazo y la lactancia pueden aumentar de volumen notablemente. Macroscópicamente es en tumor blanco, encapsulado, que puede medir de 1 a 4 cm.
Histológicamente hay una proliferación del tejido conjuntivo y también hiperplasia de epitelio que reviste los conductos.


- ADENOMA O PAPILOMA DUCTAL
Representa el 7% de los tumores benignos de mama. Es una variante del fibroadenoma. Histológicamente la diferencia reside en que en el adenoma o papiloma se produce una hiperplasia del epitelio de los conductos, es decir, aumentan el número de capas de células epiteliales que tapizan los conductos. Esto conlleva a la formación de papilas en el interior de los conductos mamarios. Puede dar aspecto de malignidad pero es totalmente benigno.

3. TUMORES MALIGNOS:
El cáncer de mama consiste en un crecimiento anormal y desordenado de las células de éste tejido. Dentro de los tumores malignos, existen varios tipos en función del lugar de la mama donde se produzca el crecimiento anormal de las células y según su estadio.
- CARCINOMA DUCTAL
Representa el 80% de todos los tumores malignos de mama.
El carcinoma ductal se divide en invasivo, es decir, infiltrante, con posibilidades reales de desarrollar una metástasis (el concepto de metástasis será explicado posteriormente) e in situ, es decir, no desarrolla metástasis sino que permanece en la mama, dependiendo de si las células malignas han roto la membrana basal del conducto y han invadido el estroma.
Tanto el carcinoma invasivo como el carcinoma in situ se pueden asociar con calcificaciones anormales, que pueden proporcionar el único indicio mamográfico sobre la presencia de tumores pequeños.
El carcinoma ductal in situ (CDIS) se gradúa de acuerdo con las características citológicas y arquitecturales de la lesión; las lesiones de bajo grado conllevan un aumento moderado del riesgo de carcinoma invasivo, mientras que las lesiones de alto grado se asocian con un marcado aumento de la probabilidad de desarrollar un carcinoma invasivo. El carcinoma ductal invasivo es la forma más común de carcinoma invasivo y conlleva el pronóstico más desfavorable.

- VARIANTES DEL CARCINOMA DUCTAL
Ciertas variantes del carcinoma ductal tienen un pronóstico mucho mejor que el carcinoma ductal, pero las dos más frecuentes son el carcinoma tubular y el carcinoma mucinoso o coloide.
Otras variantes de carcinoma ductal con buen pronóstico son el carcinoma cribiforme y el carcinoma medular.
- CARCINOMA LOBULILLAR
Constituye el 10% de los carcinomas de mama. Se divide en las formas in situ e invasiva; es frecuente que ambas coexistan en la misma lesión. Su forma in situ es relativamente frecuente, típicamente multifocal y bilateral. Puede mantenerse en estas condiciones por largo tiempo, no determina la formación de un nódulo palpable, por lo que su presencia es detectada generalmente por una mamografía en un examen de rutina.
El carcinoma lobulillar invasivo tiene mejor pronóstico que el carcinoma ductal invasivo.

- ENFERMEDAD DE PAGET
En algunos casos de carcinoma mamario, tanto in situ como invasivos, las células cancerosas se pueden diseminar a lo largo de los conductos mamarios y galactóforos hasta la superficie del pezón, causando la enfermedad de Paget.
Tiene como sintomatología el aumento de grosor y enrojecimiento de la piel de la areola y el pezón, seguidos en ocasiones por ulceración.

METÁSTASIS EN NEOPLASIAS DE MAMA:
El estroma mamario consta de tejido adiposo y tejido conjuntivo que rodean los conductos y lóbulos mamarios. A través del tejido conjuntivo llegan a la mama los vasos sanguíneos y vasos linfáticos.
El sistema linfático está formado por ganglios linfáticos que contienen la linfa y la filtran; y por vasos o conductos linfáticos, que son similares a las venas, excepto que transportan linfa en lugar de sangre. La linfa es un líquido transparente que contiene productos de desecho de tejidos y células del sistema inmunológico glóbulos blancos, en su mayoría linfocitos. Estas células reconocen cualquier sustancia extraña al organismo y liberan otras sustancias que destruyen al agente agresor.
La mayoría de los vasos linfáticos de la mama confluyen a los ganglios linfáticos axilares (debajo del brazo). Los ganglios linfáticos son pequeñas agrupaciones de células del sistema inmunológico importantes para combatir infecciones.
Las células cancerosas en un cáncer invasivo pueden introducirse en los vasos linfáticos y propagarse por éstos hasta llegar a los ganglios linfáticos o introducirse en los vasos sanguíneos y propagarse por el torrente sanguíneo. Así los tumores pueden ser localizados o haberse extendido y haber dado lugar a metástasis, es decir, a un cáncer en un órgano distante al originario.
De todos los casos de cáncer de mama, sólo el 7-10% de ellos presenta metástasis de inicio.




